Parlare dei propri traumi, perché è difficile?

Il trauma è vissuto da quasi tutte le persone in quanto capitano a tutti esperienze ed eventi che provocano modi o comportamenti attualmente disfunzionali. Disfunzione che nella maggior parte dei casi genera sofferenza. Pur essendo così comune, risulta estremamente difficile parlare dei propri traumi.
Il Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM-5 ) definisce il trauma come “qualsiasi situazione in cui una persona è esposta a scene di morte effettiva o imminente, lesioni fisiche gravi o aggressioni sessuali, sia come vittima diretta, vicina alla vittima o testimone”.
“È il risultato dell’esposizione a un evento stressante inevitabile che travolge i meccanismi di coping della persona. Quando le persone si sentono troppo sopraffatte dalle proprie emozioni, i ricordi non possono essere trasformati in esperienze narrative neutre. Il terrore diventa un ricordo fobico che impedisce l’integrazione (sintesi) dell’evento traumatico e frammenta i ricordi traumatici lontano dalla coscienza ordinaria, lasciandoli organizzati in percezioni visive, preoccupazioni somatiche e rievocazioni comportamentali.
-Pierre Janet (1894)-
Potremmo considerare eventi traumatici anche quelli che, oltre a superare la capacità di coping psicologico della persona, si prolungano nel tempo e inducono cambiamenti più o meno permanenti nel modo di comportarsi, di percepire il mondo, di sentire e di pensare. Alcune situazioni che possono potenzialmente generare traumi sono:
- Conflitti bellici.
- Abuso sessuale.
- Abusi sui minori.
- Rapina forzata.
- Rapimenti.
- Atti terroristici.
- Assistere a un suicidio.
- Violenza indiretta.
- Bullismo scolastico.
- Molestie sul posto di lavoro o mobbing.
- Avere genitori con dipendenze.
Assistere a scene di guerra può essere traumatico alla pari di aver subito maltrattamenti. Qualsiasi evento estremo, di lunga durata e al di fuori dal proprio controllo può causare un disturbo post-traumatico da stress (PTSD).

Disturbo post traumatico da stress
L’Organizzazione Mondiale della Sanità (OMS) lo definisce come un disturbo che può svilupparsi a seguito dell’esposizione a un evento o una serie di eventi estremamente minacciosi o orribili. È caratterizzato da:
- Rivivere l’evento o gli eventi traumatici nel presente sotto forma di ricordi vividi intrusivi, flashback o incubi, che sono spesso accompagnati da forti emozioni oppure opprimenti, in particolare paura e orrore, e forti sensazioni fisiche.
- Evitare pensieri e ricordi dell’evento, così come attività, situazioni o persone che ricordano l’evento.
- Persistente percezione dell’intensificarsi della minaccia attuale, come indicato dall’ipervigilanza (ovvero controllare eccessivamente l’ambiente circostante in cerca di un pericolo) o da un’esagerata reazione di sussulto a stimoli come rumori inaspettati.
I sintomi del disturbo da stress post-traumatico devono persistere per almeno diverse settimane e compromettere significativamente la sfera personale, familiare, sociale, educativo, lavorativo o di altro tipo.
Cambiamenti cognitivi che rendono difficile parlare dei propri traumi
Nella persona che ha subito un trauma risultano alterate varie aree cerebrali. Il grado di alterazione in genere corrisponde all’entità dell’evento traumatico.
Iperattivazione dell’amigdala
La parte del cervello che controlla le nostre emozioni è chiamata sistema limbico e la sua guida è l’amigdala. Le forti emozioni attivano intensamente l’amigdala, motivo per cui quando i pericoli sono imminenti, diventa iperattiva e avvia la risposta allo stress per combatterli.
In seguito a ciò, aumenta la pressione sanguigna e la frequenza cardiaca, inoltre si consuma più ossigeno. Lo scopo è preparare il corpo alla lotta.
Quando il pericolo imminente viene meno, ovvero quando non ci si trova nella situazione che ha generato il trauma, la risposta allo stress risulta disadattiva; non dovrebbe manifestarsi così intensamente o ripetuta nel tempo.
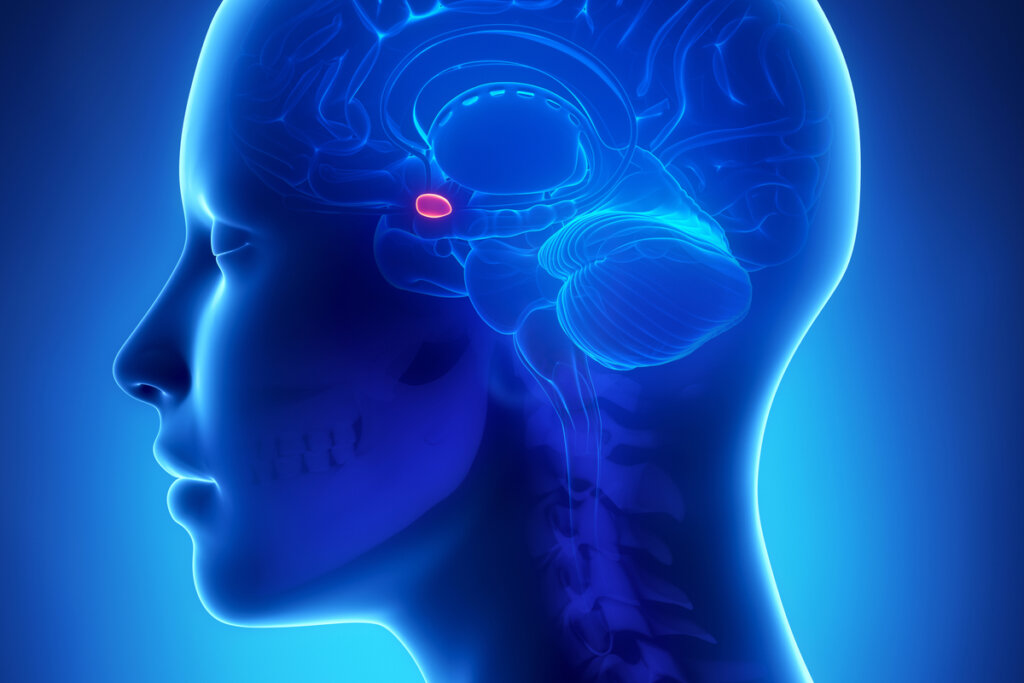
Disconnessione dell’area di Broca
Nel lobo frontale sinistro si trova un’area responsabile del linguaggio: l’area di Broca. Quando un incidente cerebrovascolare, come un ictus, danneggia quest’area, non siamo in grado di esprimere verbalmente le idee, pensieri o sentimenti.
Parlare dei propri traumi risulta estremamente difficile perché quando la persona ci prova l’area di Broca si “spegne” impedendo di tradurre a parole la memoria traumatica. Anche dopo diversi anni, la persona con una lunga storia di traumi ha difficoltà a parlarne.
Attivazione dell’area 19 e parlare dei propri traumi
In assenza di parole, i ricordi traumatici si esprimono sotto forma di immagini, come incubi e flashback. Un’area della corteccia visiva, chiamata area 19 o di Brodmann, registra le immagini nel cervello quando vengono viste per la prima volta.
Sorprendentemente, quest’area si attiva ogni volta che si rivive il trauma, dando la sensazione che stia accadendo per la prima volta.
Ciò accade perché i fatti sensoriali (olfatto, immagine, rumore) associati al trauma vengono elaborati in modo anomalo, separati dalla storia, dal copione dell’evento traumatico. In altre parole, rimangono dissociati.
“Gli eventi traumatici della prima infanzia non si perdono, bensì si conservano per tutta la vita, come l’impronta di un bambino nel cemento fresco. Il tempo non sana le ferite che si verificano in quei primi anni: le nasconde solo. Le ferite non si perdono, diventano parte del corpo.”
-Van der Kolk-
Conclusioni
Parlare dei propri traumi è difficile perché il nostro direttore d’orchestra, l’amigdala, invia segnali di allerta e ci indica, inconsciamente, un pericolo.
Questo succede perché si vedono, annusano, immaginano stimoli che ricordano la situazione traumatica; in seguito a ciò, l’area di Brodmann si attiva, come se ciò che stiamo ricordando stesse accadendo, in situ, per la prima volta.
Allo stesso tempo, durante il flashback (ovvero la memoria sensoriale), l’area di Broca, responsabile del linguaggio, viene disattivata ed è per questo che riferire l’accaduto risulta estremamente complicato.
È possibile ricollegare il copione della narrativa del trauma (parlare dei propri traumi) e del ricordo sensoriale (la vista, gli odori e i suoni) grazie ad alcune terapie come l’EMDR, la terapia cognitivo-comportamentale focalizzata sul trauma o la terapia narrativa, tra gli altri.
Il trauma è vissuto da quasi tutte le persone in quanto capitano a tutti esperienze ed eventi che provocano modi o comportamenti attualmente disfunzionali. Disfunzione che nella maggior parte dei casi genera sofferenza. Pur essendo così comune, risulta estremamente difficile parlare dei propri traumi.
Il Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM-5 ) definisce il trauma come “qualsiasi situazione in cui una persona è esposta a scene di morte effettiva o imminente, lesioni fisiche gravi o aggressioni sessuali, sia come vittima diretta, vicina alla vittima o testimone”.
“È il risultato dell’esposizione a un evento stressante inevitabile che travolge i meccanismi di coping della persona. Quando le persone si sentono troppo sopraffatte dalle proprie emozioni, i ricordi non possono essere trasformati in esperienze narrative neutre. Il terrore diventa un ricordo fobico che impedisce l’integrazione (sintesi) dell’evento traumatico e frammenta i ricordi traumatici lontano dalla coscienza ordinaria, lasciandoli organizzati in percezioni visive, preoccupazioni somatiche e rievocazioni comportamentali.
-Pierre Janet (1894)-
Potremmo considerare eventi traumatici anche quelli che, oltre a superare la capacità di coping psicologico della persona, si prolungano nel tempo e inducono cambiamenti più o meno permanenti nel modo di comportarsi, di percepire il mondo, di sentire e di pensare. Alcune situazioni che possono potenzialmente generare traumi sono:
- Conflitti bellici.
- Abuso sessuale.
- Abusi sui minori.
- Rapina forzata.
- Rapimenti.
- Atti terroristici.
- Assistere a un suicidio.
- Violenza indiretta.
- Bullismo scolastico.
- Molestie sul posto di lavoro o mobbing.
- Avere genitori con dipendenze.
Assistere a scene di guerra può essere traumatico alla pari di aver subito maltrattamenti. Qualsiasi evento estremo, di lunga durata e al di fuori dal proprio controllo può causare un disturbo post-traumatico da stress (PTSD).

Disturbo post traumatico da stress
L’Organizzazione Mondiale della Sanità (OMS) lo definisce come un disturbo che può svilupparsi a seguito dell’esposizione a un evento o una serie di eventi estremamente minacciosi o orribili. È caratterizzato da:
- Rivivere l’evento o gli eventi traumatici nel presente sotto forma di ricordi vividi intrusivi, flashback o incubi, che sono spesso accompagnati da forti emozioni oppure opprimenti, in particolare paura e orrore, e forti sensazioni fisiche.
- Evitare pensieri e ricordi dell’evento, così come attività, situazioni o persone che ricordano l’evento.
- Persistente percezione dell’intensificarsi della minaccia attuale, come indicato dall’ipervigilanza (ovvero controllare eccessivamente l’ambiente circostante in cerca di un pericolo) o da un’esagerata reazione di sussulto a stimoli come rumori inaspettati.
I sintomi del disturbo da stress post-traumatico devono persistere per almeno diverse settimane e compromettere significativamente la sfera personale, familiare, sociale, educativo, lavorativo o di altro tipo.
Cambiamenti cognitivi che rendono difficile parlare dei propri traumi
Nella persona che ha subito un trauma risultano alterate varie aree cerebrali. Il grado di alterazione in genere corrisponde all’entità dell’evento traumatico.
Iperattivazione dell’amigdala
La parte del cervello che controlla le nostre emozioni è chiamata sistema limbico e la sua guida è l’amigdala. Le forti emozioni attivano intensamente l’amigdala, motivo per cui quando i pericoli sono imminenti, diventa iperattiva e avvia la risposta allo stress per combatterli.
In seguito a ciò, aumenta la pressione sanguigna e la frequenza cardiaca, inoltre si consuma più ossigeno. Lo scopo è preparare il corpo alla lotta.
Quando il pericolo imminente viene meno, ovvero quando non ci si trova nella situazione che ha generato il trauma, la risposta allo stress risulta disadattiva; non dovrebbe manifestarsi così intensamente o ripetuta nel tempo.

Disconnessione dell’area di Broca
Nel lobo frontale sinistro si trova un’area responsabile del linguaggio: l’area di Broca. Quando un incidente cerebrovascolare, come un ictus, danneggia quest’area, non siamo in grado di esprimere verbalmente le idee, pensieri o sentimenti.
Parlare dei propri traumi risulta estremamente difficile perché quando la persona ci prova l’area di Broca si “spegne” impedendo di tradurre a parole la memoria traumatica. Anche dopo diversi anni, la persona con una lunga storia di traumi ha difficoltà a parlarne.
Attivazione dell’area 19 e parlare dei propri traumi
In assenza di parole, i ricordi traumatici si esprimono sotto forma di immagini, come incubi e flashback. Un’area della corteccia visiva, chiamata area 19 o di Brodmann, registra le immagini nel cervello quando vengono viste per la prima volta.
Sorprendentemente, quest’area si attiva ogni volta che si rivive il trauma, dando la sensazione che stia accadendo per la prima volta.
Ciò accade perché i fatti sensoriali (olfatto, immagine, rumore) associati al trauma vengono elaborati in modo anomalo, separati dalla storia, dal copione dell’evento traumatico. In altre parole, rimangono dissociati.
“Gli eventi traumatici della prima infanzia non si perdono, bensì si conservano per tutta la vita, come l’impronta di un bambino nel cemento fresco. Il tempo non sana le ferite che si verificano in quei primi anni: le nasconde solo. Le ferite non si perdono, diventano parte del corpo.”
-Van der Kolk-
Conclusioni
Parlare dei propri traumi è difficile perché il nostro direttore d’orchestra, l’amigdala, invia segnali di allerta e ci indica, inconsciamente, un pericolo.
Questo succede perché si vedono, annusano, immaginano stimoli che ricordano la situazione traumatica; in seguito a ciò, l’area di Brodmann si attiva, come se ciò che stiamo ricordando stesse accadendo, in situ, per la prima volta.
Allo stesso tempo, durante il flashback (ovvero la memoria sensoriale), l’area di Broca, responsabile del linguaggio, viene disattivata ed è per questo che riferire l’accaduto risulta estremamente complicato.
È possibile ricollegare il copione della narrativa del trauma (parlare dei propri traumi) e del ricordo sensoriale (la vista, gli odori e i suoni) grazie ad alcune terapie come l’EMDR, la terapia cognitivo-comportamentale focalizzata sul trauma o la terapia narrativa, tra gli altri.
Tutte le fonti citate sono state esaminate a fondo dal nostro team per garantirne la qualità, l'affidabilità, l'attualità e la validità. La bibliografia di questo articolo è stata considerata affidabile e di precisione accademica o scientifica.
- Davidson, P. R., & Parker, K. C. (2001). Eye movement desensitization and reprocessing (EMDR): a meta-analysis. Journal of consulting and clinical psychology, 69(2), 305.
- OMS (2021). Clasificación internacional de enfermedades.
- Salvador, M. (2009). El trauma psicológico: un proceso neurofisiológico con consecuencias psicológicas. Revista de psicoterapia, 20(80), 5-16.
- Van Der Kolk, B. (2015). El cuerpo lleva la cuenta: cerebro, mente y cuerpo en la superación del trauma. Editorial eleftheria.
Questo testo è fornito solo a scopo informativo e non sostituisce la consultazione con un professionista. In caso di dubbi, consulta il tuo specialista.







